Vaiolo delle scimmie o mpox: cos'è, sintomi nell'uomo, casi, valutazione del rischio

› Cos'è l'mpox
› Sintomi nell'uomo
› Casi nell'uomo dal 1970 ad oggi
» I casi nella Regione europea e nel mondo: ultimi aggiornamenti
› Definizione di caso e valutazione del rischio
» Rischio in persone con partner sessuali multipli, compresi MSM (Men who have sex with men)
» Rischio per la popolazione generale
» Rischio per gli operatori sanitari
» Rischio di spill-over verso specie animali in Europa
› Vaccini e immunizzazione
› One Health
› Aggiornamenti di letteratura
Cos’è l'mpox
Il cosiddetto vaiolo delle scimmie, o monkeypox, è una patologia infettiva causata da un Orthopoxvirus, un virus simile a quello che causa il vaiolo (da cui si differenzia per minore diffusività e gravità) e il vaiolo bovino.
A seguito di consultazioni con esperti globali, il 28 novembre 2022 l'OMS ha deciso l'utilizzo della nuova denominazione "mpox" come sostitutivo dei termini "vaiolo delle scimmie" e "monkeypox". Quando l'epidemia si è sviluppata, è stato osservato l’uso della precedente terminologia con sfumature di linguaggio razzista e stigmatizzante, sia online che in diverse comunità, cosicché molti Paesi hanno chiesto all’OMS di proporre una soluzione per cambiare il nome.
Mentre il vaiolo umano è stato dichiarato eradicato nel 1980 dall’Organizzazione mondiale della sanità (World Health Organization, Risoluzione WHA 33.3), l'mpox è tuttora presente in forma endemica in Paesi dell’Africa centrale e occidentale. Si tratta di una zoonosi che può colpire l’uomo attraverso contatto con animali infetti, in particolare primati e piccoli roditori. L’infezione si trasmette dall’animale all’uomo attraverso la saliva ed altri fluidi corporei o il contatto diretto (compresa l’ingestione di carni di selvaggina illegale – bushmeat), mentre il contagio interumano sembra essere scarsamente efficiente e richiedere un contatto stretto (consulta la pagina dell'OMS e la pagina dell'Istituto superiore di sanità).
torna all'indice
Sintomi nell’uomo
L'mpox nell’uomo inizia con sintomi aspecifici (febbre, mal di testa, brividi, astenia, ingrandimento di linfonodi e dolori muscolari). L’eruzione cutanea compare entro tre giorni: interessa prima la faccia per diffondersi a altre parti del corpo, mani e piedi compresi. Le lesioni cutanee evolvono in forma di papula, poi vescicola, pustola e infine crosta. Le lesioni cutanee generalmente hanno un’evoluzione omogenea, differentemente da quello che avviene, per esempio, nella varicella. Per la maggior parte delle persone, l'mpox è una malattia autolimitante, che dura da due a quattro settimane, con guarigione completa (European Centre for Disease Prevention and Control - ECDC. Factsheet for health professionals on monkeypox).
torna all'indice
Casi nell’uomo dal 1970 ad oggi
Nel 1970, il primo isolato umano di virus di mpox è stato segnalato in un bambino nella regione equatoriale della Repubblica Democratica del Congo (RDC), dopo l'eradicazione del vaiolo in quel paese. In seguito sono stati segnalati casi sporadici nelle aree della foresta pluviale dell'Africa centrale e occidentale e sono stati identificati grandi focolai principalmente in RDC, dove la malattia è attualmente considerata endemica.
Nel 1996-1997, in RDC sono stati identificati 511 casi umani.
Il vaiolo delle scimmie umano è stato causa di una epidemia negli USA nel 2003, dovuta a importazione, come animali da compagnia, di roditori provenienti dal Ghana e stabulati vicino a cani della prateria, anch’essi utilizzati come pet, una volta a destinazione. Tutti i casi umani sono avvenuti in seguito al contatto con i cani della prateria infetti.
Episodio, questo, che dovrebbe far riflettere. Molti lettori si ricorderanno delle stragi degli allevamenti di visoni in Europa nel corso dell’attuale pandemia. Non tutti gli animali sono pet, l’addomesticazione è un processo che richiede secoli; inoltre gli animali selvatici in allevamento sono a rischio elevato di contagio di infezioni, con pericolo reciproco da e verso le specie selvatiche e gli umani.
Dal 2016 sono stati diagnosticati casi da Repubblica Centrafricana, Liberia, Nigeria (132 casi confermati nel 2017), Repubblica del Congo e Sierra Leone.
A settembre 2018, a tre pazienti nel Regno Unito è stata diagnosticata l'mpox: due erano rientrati dalla Nigeria di recente e il terzo caso era un operatore sanitario che aveva curato uno dei due. Quest’ultimo caso ha fornito la prima prova inconfutabile della possibilità di contagio interumano.
torna all'indice
I casi nella Regione europea e nel mondo: ultimi aggiornamenti
La situazione a livello internazionale viene aggiornata:
- per la regione europea dell’OMS da un bollettino di sorveglianza congiunto ECDC-WHO (Joint ECDC-WHO Regional Office for Europe Mpox Surveillance Bulletin)
- per il resto del mondo dall'Emergency report OMS (Multi-country outbreak of monkeypox, External situation report)
- per l'Italia dal bollettino del Ministero della Salute
Nella Regione europea OMS risultano confermati, in base all'aggiornamento del bollettino ECDC/WHO del 7 dicembre 2022, 25.581 casi in 45 paesi: Spagna [7.412], Francia [4.110], Regno Unito [3.730], Germania [3.673], Paesi Bassi [1.251], Portogallo [948], Italia [927], Belgio [790], Svizzera [551], Austria [327], Israele [262], Svezia [236], Irlanda [223], Polonia [214], Danimarca [191], Norvegia [93], Grecia [85], Ungheria [80], R. Ceca [71], Lussemburgo [57], Slovenia [47], Romania [46], Finlandia [42], Serbia [40], Malta [33], Croazia [29], Islanda [16], Slovacchia [14], Turchia [12], Estonia [11], Bosnia Herzegovina [9], Bulgaria [6], Gibilterra [6], Lettonia [6], Cipro [5], Lituania [5], Ucraina [5], Andorra [4], Monaco [3], Georgia [2], Groenlandia [2], Montenegro [2], Moldova [2], Russia [2], San Marino [1].
Si registrano tre decessi in Spagna, uno in Belgio e uno in Repubblica Ceca.
Al di fuori della Regione europea dell’OMS, in base all'aggiornamento dell'Emergency report OMS #12 del 14 dicembre 2022, le diagnosi confermate in aree non endemiche sono in totale 56.066, con 48 decessi: USA [29.513, con 20 decessi], Brasile [10.235, con 14 decessi], Peru [3.566], Colombia [3.880], Messico [3.455, con 4 decessi], Canada [1.459], Cile [1.340, con 2 decessi], Argentina [972, con un decesso], Equador [346, con 2 decessi], Bolivia [260], Porto Rico [207], Australia [144], Guatemala [201], Panama [56], Rep. Dominicana [52], Nuova Zelanda [40], Costa Rica [37], Paraguay [34], El Salvador [30], Singapore [19], Libano [24], Giamaica [18], Sudan [18, con un decesso], India [17, con un decesso], Uruguay [17], Emirati Arabi [16], Tailandia [12], Honduras [11], Venezuela [10],Arabia Saudita [8], Cuba [8, con un decesso], Giappone [7], Cina [6], Qatar [5], Sud Africa [5], Filippine [4], Repubblica di Corea [4], Aruba [3], Curaçao [3], Marocco [3], Bahamas [2], Egitto[2], Guyana [2], Sri Lanka [2], Viet Nam [2], Bahrain, Barbados, Bermuda, Giordania, Guadalupe, Guam, Iran, Indonesia, Martinica, Nuova Caledonia e Saint Martin [1].
In aree endemiche (dati dal primo gennaio all'11 dicembre) si registrano si registrano 977 casi con 14 decessi: Nigeria [624, 7 decessi], Repubblica Democratica del Congo [206], Ghana [107, con 4 decessi], Camerun [16, con 2 decessi], Repubblica Centrafricana [12], Congo [5], Benin [3], Liberia [3], Mozambico [1, con 1 decesso].
Fig.1 - Distribuzione mondiale dei casi confermati. Aggiornamento: WHO, 11 dicembre 2022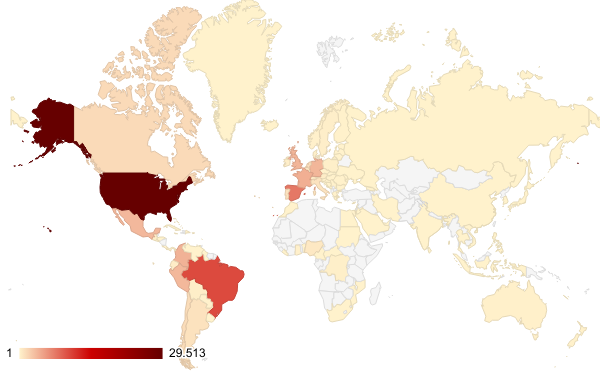
Fig. 2 - Distribuzione mondiale dei decessi. Aggiornamento: WHO, 11 dicembre 2022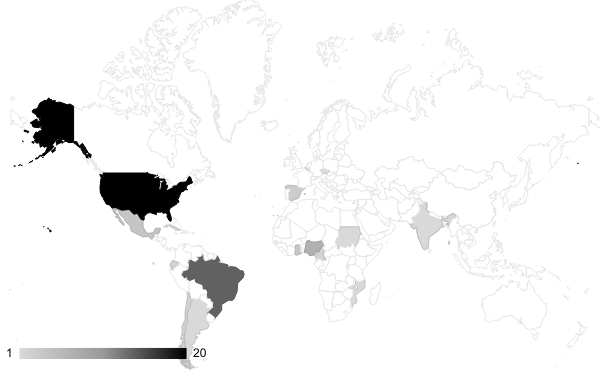
L’epidemia attuale è iniziata nei paesi europei, dove il maggior numero di segnalazioni si è avuto in luglio. Nelle Americhe l’outbreak ha avuto un inizio ritardato, con picco di segnalazioni in agosto.
Fig. 3 - Andamento settimanale delle notifiche, per regione OMS, all'11 dicembre 2022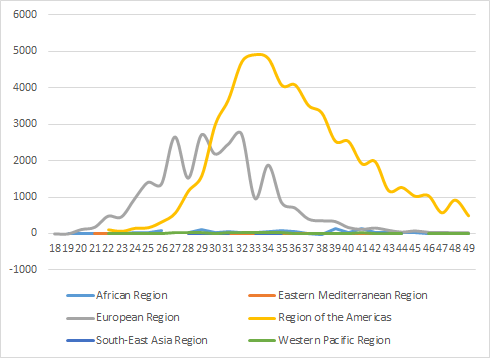
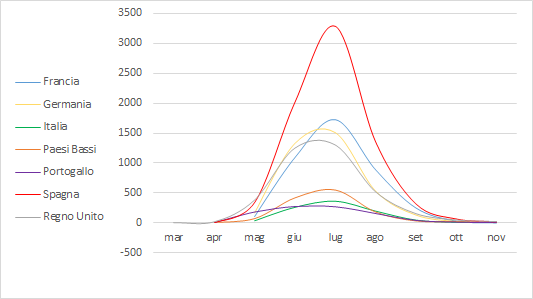
Il grafico seguente mostra l’andamento dei casi confermati nei paesi della Regione europea OMS.
Fig. 4 - Andamento dei casi confermati nella Regione europea OMS. Sono rappresentati solo i paesi con almeno 100 casi all’11 dicembre 2022 (WHO)
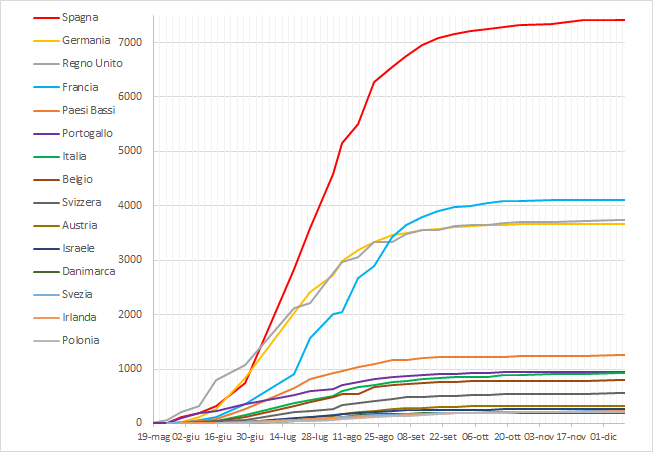
Nella Regione europea dell’OMS, il picco delle notifiche giornaliere si è avuto nella seconda e terza settimana di luglio, con un valore massimo di 584 notifiche il 18 luglio 2022, dopodiché il numero di nuove diagnosi ha iniziato una marcata discesa.
Fig. 5 - Andamento giornaliero delle notifiche nella Regione europea OMS, al 5 dicembre 2022 (ECDC/WHO)
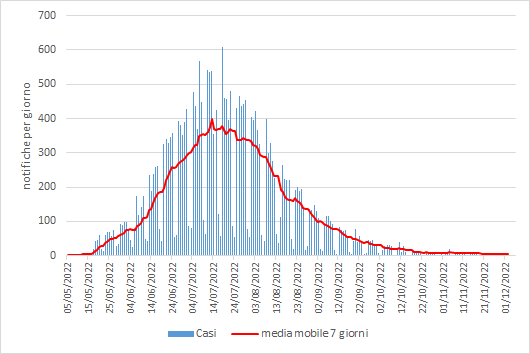
L’incidenza mostra di essere in fase decrescente in tutti i Paesi della Regione europea OMS.
Fig. 6 - Andamento mensile delle notifiche nei Paesi della Regione europea OMS con maggior numero di casi, al 30 novembre 2022 (ECDC/WHO)
Per l’Italia, la situazione aggiornata al 16 dicembre 2022 riporta 932 casi confermati, 250 dei quali collegati a viaggi all’estero, età mediana 37 anni (range 14-71), genere maschile in 918 casi, con la seguente distribuzione regionale: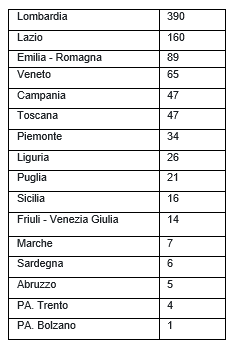
Definizione di caso e valutazione del rischio
L'Organizzazione mondiale della sanità il 23 luglio 2022 ha dichiarato il vaiolo delle scimmie (mpox) una “emergenza di Sanità pubblica di rilevanza internazionale (PHEIC)” e pubblicato delle raccomandazioni ad interim riguardanti gli Stati membri, specifiche per tre modalità di presentazione dell’epidemia:
Gruppo 1: Paesi senza storia di mpox nella popolazione o che non hanno rilevato casi da più di 21 giorni
Gruppo 2: Paesi con casi di mpox di recente importazione nella popolazione o in ogni caso in cui si è rilevata trasmissione interumana del virus, comprese i gruppi di popolazione a alto rischio di esposizione
Gruppo 3: Paesi con nota o sospetta trasmissione zoonotica di mpox, compresi quelli in cui lq trasmissione zoonotica è attualmente nota o è avvenuta in passato, quelli dove la presenza di mpox è stata documentata in specie di animali, quelli dove si sospetta infezione zoonotica, compresi territori recentemente coinvolti
Il nostro Ministero della salute, sulla base delle suddette raccomandazioni OMS, il 2 agosto 2022 ha pubblicato una nuova circolare, con l’aggiornamento della definizione di caso come segue:
» CASO SOSPETTO
Una persona di qualsiasi età che presenti dal 1° gennaio 2022 un'eruzione cutanea acuta o una o più lesioni acute della cute
E uno o più dei seguenti segni o sintomi:
− mal di testa, insorgenza acuta di febbre (>38,5°C), linfoadenopatia, mialgia, mal di schiena, astenia
E per i quali le seguenti cause comuni di eruzione cutanea acuta o lesioni non spiegano completamente il quadro clinico: varicella zoster, herpes zoster, morbillo, herpes simplex, infezioni batteriche della pelle, infezione diffusa da gonococco, sifilide primaria o secondaria, cancrena, linfogranuloma venereo, granuloma inguinale, mollusco contagioso, reazione allergica (per esempio, alle piante); e qualsiasi altra causa comune localmente rilevante di eruzione papulare o vescicolare.
NB: In presenza di un quadro clinico riconducibile a mpox non è necessario attendere i risultati di laboratorio negativi per le cause comuni sopra elencate di eruzione cutanea per classificare un caso come sospetto. Inoltre, poiché sono note co-infezioni con altri patogeni, l'identificazione di un patogeno alternativo, quale causa della malattia esantematica, non deve precludere l’effettuazione di un test per la ricerca di mpox, quando sussista un sostanziale sospetto di infezione da vaiolo delle scimmie supportato dalle informazioni anamnestiche, dalla presentazione clinica o dalla possibile esposizione a un caso di mpox.
» CASO PROBABILE
Una persona che soddisfi la definizione di caso sospetto
E uno o più dei seguenti elementi:
• ha un legame epidemiologico
- esposizione ravvicinata prolungata faccia a faccia, compresi gli operatori sanitari senza adeguati DPI (guanti, camice, protezione degli occhi e delle vie respiratorie)
- contatto fisico diretto con la pelle o con lesioni cutanee, compreso il contatto sessuale
- contatto con materiali contaminati, quali indumenti, lenzuola o utensili, con un caso probabile o confermato di vaiolo delle scimmie nei 21 giorni precedenti l'insorgenza dei sintomi
• ha avuto partner sessuali multipli o anonimi nei 21 giorni precedenti la comparsa dei sintomi
• presenta livelli rilevabili di anticorpi IgM anti-orthopoxvirus (OPXV) (durante il periodo da 4 a 56 giorni dopo l'insorgenza del rash); o un aumento di quattro volte del titolo anticorpale IgG basato su campioni prelevati in fase acuta di malattia (fino al giorno 5-7) e in fase di convalescenza (dal giorno 21 in poi); in assenza di una vaccinazione recente contro il vaiolo o monkeypox o di altre esposizioni note all'OPXV
• ha un test risultato positivo per infezione da OPXV (ad es. PCR specifica per l'OPXV senza PCR o sequenziamento specifici per l'MPXV
» CASO CONFERMATO
Caso confermato in laboratorio per MPXV attraverso la rilevazione di sequenze uniche di DNA virale mediante reazione a catena della polimerasi (PCR) in tempo reale e/o sequenziamento.
» CASO SCARTATO
Un caso sospetto o probabile per il quale i test di laboratorio mediante PCR e/o sequenziamento su campioni di liquido delle lesioni, cutanee o delle croste sono risultati negativi per MPXV. Al contrario un caso probabile, rilevato retrospettivamente, per il quale non sia più possibile eseguire adeguatamente l'analisi della lesione (ad esempio, dopo la caduta delle croste) e nessun altro campione risulti positivo alla PCR, rimane classificato come caso probabile.
La Circolare ministeriale aggiorna alche le indicazioni e il flusso dati per la segnalazione come segue:
Nei paesi non endemici, un caso è considerato un focolaio. A causa dei rischi per la salute pubblica associati a un singolo caso di vaiolo delle scimmie, i casi sospetti devono essere segnalati immediatamente alle autorità sanitarie regionali e nazionali, indipendentemente dal fatto che si stia indagando anche per altre potenziali diagnosi.
I casi probabili o confermati devono essere segnalati immediatamente, in base alle definizioni di caso.
Sulla base dell’Ordinanza ministeriale del 25 luglio 2022, le tempistiche di segnalazione dei casi di infezione da virus del vaiolo delle scimmie sono le seguenti:
- il medico segnala all’Azienda Sanitaria competente per territorio il caso sospetto entro 12 ore;
- la competente struttura sanitaria dell’Azienda Sanitaria, individuata da apposito atto aziendale, entro 24 ore, alimenta il sistema PREMAL, di cui al decreto del Ministro della salute 7 marzo 2022, pubblicato nella Gazzetta Ufficiale della Repubblica italiana, Serie Generale, 7 aprile 2022, n. 82.14
La segnalazione dei casi include le informazioni specificate nell’allegato A della sopra citata ordinanza, che ne costituisce parte integrante.
L'ECDC aggiorna la valutazione del rischio tramite bollettini periodici: l'ultimo è quello dell'8 luglio 2022.
Rischio in persone con partner sessuali multipli, compresi MSM (Men who have sex with men)
La trasmissione interumana di mpox avviene attraverso lo stretto contatto con materiale infettivo proveniente da lesioni cutanee di una persona infetta, e anche attraverso droplets, contatto faccia a faccia e attraverso i fomiti. La predominanza, nell'attuale outbreak, di casi diagnosticati tra MSM e le caratteristiche delle lesioni suggeriscono che la trasmissione sia avvenuta durante un rapporto sessuale. La trasmissione attraverso la cute integra è meno probabile ma non può essere esclusa. Sebbene i dati di sequenziamento non siano ancora disponibili, i casi di mpox nella comunità MSM potrebbero essere interconnessi.
Rischio per la popolazione generale
In base alle evidenze disponibili attualmente, la probabilità di diffusione di mpox nella popolazione generale in Europa e nel mondo, al di fuori delle aree endemiche, è considerata molto bassa. Tuttavia il rischio individuale per bambini piccoli, donne in gravidanza, anziani e soggetti immuno-compromessi tra i contatti di casi mpox può essere alto, a causa del maggior impatto della patologia in questi gruppi di popolazione.
Rischio per gli operatori sanitari
La probabilità di trasmissione di mpox tra gli operatori sanitari che indossano indumenti protettivi e DPI (camice monouso, guanti, sovrascarpe, occhiali e protezione respiratoria FFP2) è molto bassa: si stima un basso impatto potenziale della patologia, con un rischio complessivo basso.
Il rischio per il personale sanitario con un contatto ravvicinato non protetto con casi di mpox (ad es. contatto faccia a faccia per un tempo prolungato, contatto con lesioni aperte senza guanti, intubazione o altra procedura medica invasiva) è valutato come moderato, equivalente a quello di un contatto ravvicinato.
Il rischio di esposizione professionale è giudicato basso per
personale di laboratorio adeguatamente formato a seguire appropriate procedure di bio-sicurezza. L'esposizione professionale non protetta in laboratorio, in particolare con fuoriuscita o aerosolizzazione e esposizione della mucosa, comporta un'elevata probabilità di infezione e un rischio moderato di malattia. Il rischio per il personale di laboratorio non protetto è valutato elevato.
Sintesi di risk assessment tra le differenti categorie di popolazione (fonte ECDC)
Rischio di spill-over verso specie animali in Europa
Si conosce poco circa la capacità di mammiferi europei che vivono a contatto con l’uomo come reservoir per il virus del vaiolo delle scimmie. Tuttavia, è probabile che roditori, e in particolare la famiglia degli Sciuridae (scoiattoli), siano ospiti adatti, e la trasmissione dall'uomo agli animali è teoricamente possibile. Un tale evento potrebbe potenzialmente portare il virus a stabilirsi nella fauna selvatica europea e la malattia a diventare una zoonosi endemica. Negli Stati Uniti, non ci sono prove che il virus sia diventato enzootico nella fauna selvatica, tuttavia, le autorità sanitarie hanno effettuato una sorveglianza sistematica e una campagna aggressiva per gli animali esposti durante l'epidemia del 2003.
La probabilità di questo evento di spillover è molto bassa.
torna all'indice
Vaccini e immunizzazione
Esiste un vaccino specifico per l’mpox, di recente approvato in alcuni paesi, con forniture limitate. Alcuni paesi conservano dosi di vaccino contro il vaiolo umano, che potrebbero essere utilizzati.
La vaccinazione di massa non è attualmente raccomandata per MPX; è invece necessario
controllare la diffusione da uomo a uomo del vaiolo delle scimmie attraverso l'individuazione e la diagnosi precoci dei casi, l'isolamento e il tracciamento dei contatti.
La profilassi post-esposizione è raccomandata per i contatti dei casi con un appropriato vaccino contro il vaiolo di seconda o terza generazione o il vaiolo delle scimmie, idealmente entro quattro giorni (e fino a 14 giorni) dalla prima esposizione per prevenire l'insorgenza della malattia.
La profilassi pre-esposizione è invece raccomandata per gli operatori sanitari ad alto rischio di esposizione, per il personale di laboratorio che lavora con orthopoxvirus, il personale di laboratorio clinico che esegue test diagnostici per il vaiolo delle scimmie e i membri del team di risposta che possono essere designati dalle autorità sanitarie pubbliche.
---
Il nostro Ministero della Salute, nella circolare del 5 agosto 2022, recante per oggetto: indicazioni ad interim sulla strategia vaccinale contro il vaiolo delle scimmie (mpox), conferma che le attuali modalità di contagio e rapidità di diffusione della patologia nel nostro Paese non rendono al momento necessaria una campagna vaccinale di massa. La vaccinazione con vaccino Jynneos (MVA-BN), verrà offerta, come profilassi pre-esposizione, inizialmente a categorie di persone ad alto rischio, «individuate tra:
• personale di laboratorio con possibile esposizione diretta a orthopoxvirus
• persone gay, transgender, bisessuali e altri uomini che hanno rapporti sessuali con uomini (MSM), che rientrano nei seguenti criteri di rischio:
i) storia recente (ultimi 3 mesi) con più partner sessuali e/o
ii) partecipazione a eventi di sesso di gruppo e/o
iii) partecipazione a incontri sessuali in locali/club/cruising/saune e/o
iv) recente infezione sessualmente trasmessa (almeno un episodio nell'ultimo anno) e/o
v) abitudine alla pratica di associare gli atti sessuali al consumo di droghe chimiche (Chemsex)».
La circolare sottolinea l’importanza del coinvolgimento delle associazioni LGBTQIA+ e quelle per la lotta all’HIV, per favorire una corretta informazione sulla campagna vaccinale.
La strategia di offerta vaccinale a favore di ulteriori gruppi target sarà aggiornata sulla base dell’andamento epidemiologico e della disponibilità di dosi.
Vaccino Jynneos - È un vaccino somministrabile per via sottocutanea (due dosi di 0,5 ml a 4 settimane di distanza; una sola dose a chi abbia ricevuto in passato almeno una dose di vaccino antivaiolo o di MVA-BN o concluso il ciclo vaccinale di due dosi di MVA-BN da oltre due anni) indicato per la prevenzione del vaiolo umano e del MPX in adulti di età superiore a 18 anni, appartenenti a categorie ad alto rischio di infezione.
Visto il parere rilasciato dell’EMA il 19/08/2022, recepito dalla CTS di AIFA in data 22 agosto 2022, una nuova circolare del 23 agosto 2022 del Ministero della Salute rappresenta che il vaccino JYNNEOS (MVA-BN) può essere somministrato anche per via intradermica sulla superficie interna dell’avambraccio, al dosaggio di 0,1 ml, da personale sanitario esperto. In questo modo, da una singola fiala di prodotto è possibile estrarre 5 dosi intradermiche da 0,1 ml di vaccino. Il Ministero precisa che il prodotto dovrà essere utilizzato immediatamente dopo il prelievo della prima dose, ai fini della sicurezza microbiologica; non è possibile utilizzare il residuo di più fiale per ottenere una dose di vaccino. Il ciclo di vaccinazione primaria, anche per via intradermica, prevede la somministrazione di due dosi distanziate di almeno 28 giorni l’una dall’altra.
Sicurezza ed efficacia del vaccino: le reazioni avverse più comuni sono effetti locali nella sede di iniezione e reazioni sistemiche comuni tipiche dei vaccini, che si risolvono entro pochi giorni dalla vaccinazione. Negli studi su JYNNEOS è stato rilevato un tasso di segnalazione di sospette reazioni avverse gravi, nessuna fatale, nell’ 1,5%-2,3% dei soggetti vaccinati, contro 1,1% dei soggetti trattati con placebo.
Il vaccino MVA-BN è ritenuto utile nel proteggere le persone dal vaiolo delle scimmie, data la somiglianza tra il virus del vaiolo delle scimmie e il virus del vaiolo umano. Studi suggeriscono una efficacia dei vaccini antivaiolo fino all’85% nel prevenire l’infezione MPX. Recenti studi di laboratorio suggeriscono che il vaccino induce la produzione di anticorpi diretti contro il virus del vaiolo delle scimmie contribuendo così potenzialmente a proteggere dalla malattia.
Controindicazioni al vaccino: il vaccino «è controindicato in caso di ipersensibilità al principio attivo o ad uno qualsiasi degli eccipienti, o residui in tracce» e si precisa che «contiene, come eccipienti, trometamolo, sodio cloruro e acqua per preparazioni iniettabili e può contenere residui in tracce quali: proteine di pollo, benzonasi, gentamicina, e ciprofloxacina».
La circolare del 4 agosto 2022 del Ministero della Salute, con oggetto piano di distribuzione prima tranche del vaccino antivaiolo Jynneos, definisce invece la suddivisione delle dosi di vaccino attualmente disponibili in Italia tra le Regioni con il più alto numero di casi: Lombardia (2000 dosi), Lazio (1200), Emilia-Romagna (600) e Veneto (400).
torna all'indice
One Health
Diverse specie di mammiferi selvatici sono state riconosciute suscettibili al virus dell’mpox nelle aree endemiche. Ciò include scoiattoli del genere Funisciurus, scoiattoli arboricoli, ratto gigante del Gambia, ghiri, primati non umani e altri mammiferi.
In particolare, le specie sospettate di poter funzionare da serbatoio per il virus (roditori) non sembrano sviluppare la malattia. Altre specie, come le scimmie, comprese le antropomorfe, mostrano eruzioni cutanee simili a quelle degli esseri umani.
Finora non ci sono segnalazioni di animali domestici colpiti dal virus del vaiolo delle scimmie. Non ci sono nemmeno segnalazioni di trasmissione da uomo ad animale del virus MPX.
Tuttavia, permane un ipotetico rischio di trasmissione da uomo ad animale. Le persone affette da vaiolo delle scimmie dovrebbero garantire un'adeguata gestione di tutti i rifiuti (come le bende) e dei materiali potenzialmente contaminati per prevenire la trasmissione della malattia dagli esseri umani infetti agli animali sensibili in casa (compresi gli animali domestici) o agli animali domestici, in particolare i roditori.
torna all'indice
Aggiornamenti di letteratura
Gli articoli scientifici sul vaiolo delle scimmie (mpox) indicizzati in Pubmed, sono 1.690 a partire dal 1962, mentre nel 2022 (fino al 5 ottobre) ne sono già stati pubblicati 827.
Fig. 6 - Numero di articoli scientifici sul vaiolo delle scimmie (mpox) censiti in Pubmed, per anno (al 5/10/2022)
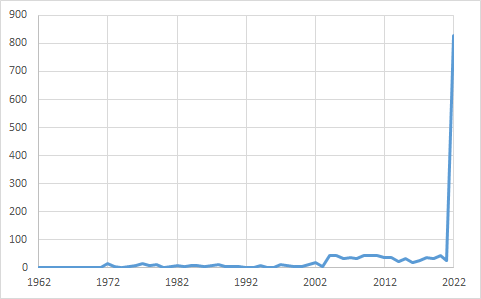 Per ulteriori gli aggiornamenti di letteratura sul tema consulta la news Monkeypox o vaiolo delle scimmie, cosa dicono gli esperti e il tag Vaiolo delle scimmie sul nostro portale NBST.
Per ulteriori gli aggiornamenti di letteratura sul tema consulta la news Monkeypox o vaiolo delle scimmie, cosa dicono gli esperti e il tag Vaiolo delle scimmie sul nostro portale NBST.
Mentre l’interesse della comunità scientifica su questa patologia e le sue caratteristiche cliniche ed epidemiologiche continua a essere molto alto, da parte del pubblico generale si inizia a manifestare una netta caduta di curiosità.
Fig. 6 - Ricerche su web con termine di ricerca “monkeypox”, nel mondo, rilevato con indici Google Trends (al 5/10/2022)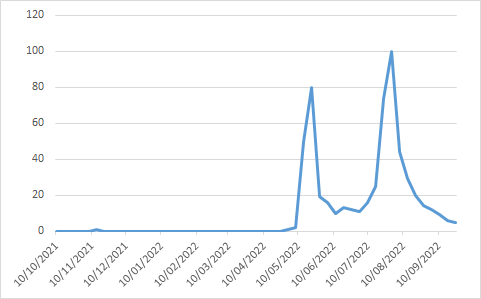
torna all'indice
» Fabrizio Gemmi, coordinatore Osservatorio per la qualità ed equità, Agenzia regionale di sanità della Toscana
Consulta i seguenti documenti:
- Declaration of global eradication of smallpox WHA33.3. World Health Organization (WHO)
“Having considered the development and results of the global program on smallpox eradication initiated by WHO in 1958 and intensified since 1967 … Declares solemnly that the world and its peoples have won freedom from smallpox, which was a most devastating disease sweeping in epidemic form through many countries since earliest time, leaving death, blindness and disfigurement in its wake and which only a decade ago was rampant in Africa, Asia and South America.”
“Dopo aver considerato lo sviluppo e i risultati del programma globale di eradicazione del vaiolo avviato dall'OMS nel 1958 e intensificato a partire dal 1967 [...] dichiara solennemente che il mondo e i suoi popoli hanno ottenuto la libertà dal vaiolo, una delle malattie più devastanti a manifestarsi con epidemie in molti paesi sin dai tempi più remoti, lasciando morte, cecità e deturpazione nella sua scia e che solo un decennio fa era dilagante in Africa, Asia e Sud America.”
- Monkeypox. World Health Organization (WHO)
- Monkeypox. Situation reports. WHO
- Monkeypox. European Centre for Disease Prevention and Control (ECDC)
- Rapid Risk Assessment on monkeypox outbreak. ECDC
- Factsheet for health professionals on monkeypox. ECDC
- Joint ECDC-WHO Regional Office for Europe Monkeypox Surveillance Bulletin. ECDC.WHO
- Vaiolo delle scimmie. Ministero della Salute
- Vaiolo delle scimmie: situazione in Italia. Archivio bollettini. Ministero della Salute
- Monkeypox o vaiolo delle scimmie, cosa sappiamo. Istituto superiore di sanità (ISS)
- Monkeypox. Epicentro
Consulta anche le nostre news:



