A cura di: P. Francesconi, A. Rosati, C. Baggiore, M. Milli
Obiettivo di questo approfondimento è fornire informazioni integrate sull’epidemiologia della condizione cardio-nefro-metabolica e sull’utilizzo degli SGLT2-inibitori in questi pazienti in Toscana. A tal fine, sono utilizzate informazioni contenute nel portale MaCro – Banca dati Malattie croniche, prodotte analizzando dati sanitari correnti tramite l'utilizzo di algoritmi validati.
Gli argomenti trattati in questo approfondimento:
Definizione del paziente, approccio medico multidisciplinare coordinato e trattamento efficace con SGLT2-inibitori
La gestione del paziente cardio-nefro-metabolico riguarda un approccio integrato ad assistiti che presentano contemporaneamente malattie cardiovascolari, disfunzione renale e disturbi metabolici (come diabete tipo 2, obesità). Queste condizioni condividono meccanismi patogenetici comuni e si aggravano reciprocamente: per questo è fondamentale una presa in carico coordinata e multidisciplinare.
Per “paziente cardio-nefro-metabolico”si intende un paziente in cui coesistono e interagiscono problemi essenzialmente di scompenso cardiaco, insufficienza renale cronica (IRC), diabete di tipo 2.
Poiché ognuna di queste patologie aumenta il rischio dell’altra, il paziente sviluppa un rischio cardiovascolare e renale più alto della somma delle singole malattie.
L’approccio a tale paziente deve essere multidisciplinare, coinvolgendo il medico di medicina generale, il cardiologo, il nefrologo ed il diabetologo. Una corretta comunicazione tra specialisti riduce trattamenti conflittuali (es. farmaci che peggiorano la funzione renale o la glicemia) e migliora gli outcome.
Si deve assicurare una gestione coordinata dei fattori di rischio:
- pressione arteriosa
- target spesso <130/80 mmHg (personalizzati)
- diabete
- riduzione HbA1c tipicamente <7% (ma individualizzata)
- lipoproteine
- target LDL solitamente <55–70 mg/dl nei pazienti ad alto rischio
- peso corporeo
- gestione dell’obesità con dieta, attività fisica, farmaci
Per quanto riguarda le terapie farmacologiche, assumono particolarmente rilievo i Sodium-Glucose Co-Transporter 2 -SGLT2-inibitori(dapagliflozin, empagliflozin ecc.).
Gli SGLT2-inibitori sono farmaci inizialmente usati per il diabete di tipo 2, che agiscono bloccando il riassorbimento di glucosio a livello renale aumentando così la sua eliminazione attraverso le urine. Oltre a controllare la glicemia, hanno dimostrato benefici significativi a livello cardiovascolare (riduzione delle ospedalizzazioni per scompenso cardiaco) e renale (rallentamento della progressione della malattia renale cronica). Il loro utilizzo è stato perciò più recentemente esteso anche a pazienti con scompenso cardiaco e malattia renale cronica, anche in assenza di diabete.
Il funzionamento di questi farmaci è costituito da:
- blocco del riassorbimento di glucosio - nel rene il glucosio viene filtrato a livello del glomerulo e riassorbito dal tubulo renale grazie al co-trasportatore sodio-glucosio 2 (SGLT2). Tutto il glucosio filtrato viene riassorbito fino a livelli di glicemia assai elevati . Normalmente non è presente glucosio nelle urine. Gli SGLT2 inibitori bloccano questo processo di riassorbimento.
- glicosuria - di conseguenza, una maggiore quantità di glucosio viene eliminata attraverso le urine ed è rilevabile all’esame chimico-fisico delle urine. Questo porta ad una riduzione dei livelli di glicemia nel sangue
- benefici aggiuntivi - questo meccanismo non solo abbassa i livelli di glucosio nel sangue, ma determina anche una riduzione del peso, della pressione arteriosa e effetti protettivi a livello cardiaco e renale.
Le indicazioni terapeutiche degli SGLT2-inibitori sono le seguenti:
- diabete di tipo 2: Per il controllo della glicemia. Inizialmente autorizzati dal 2013
- scompenso cardiaco: Per ridurre il rischio di ospedalizzazione e migliorare la prognosi. Autorizzati dal 2020
- malattia renale cronica: Per rallentare la progressione della malattia, anche in pazienti non diabetici. Autorizzati dal 2020
torna su
Nel diabete mellito
Secondo i dati MaCro, al 1.1.2024 risultavano residenti in Toscana circa 260mila assistiti ultra16enni con diabete, pari a 73 casi ogni 1.000 residenti ultra16enni. Il tasso di prevalenza per sesso ed età è presentato nella figura 1.
Figura 1. Malati cronici di diabete mellito - Tasso grezzo (x100) - Anno 2024 - Totale
Fonte: RT Anagrafe assistibili Toscana, ARS Banca dati Malattie croniche (MaCro)
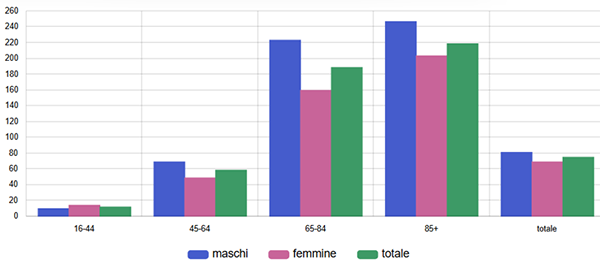
Nei pazienti con diabete, il tasso di utilizzo degli SGLT2-i è andato via via aumentando dal 2015 ad oggi fino agli attuali 17 diabetici su 100 trattati con questi farmaci, senza evidenti differenze tra le tre AUSL (figura 2).
Figura 2. Terapia con SGLT2-inibitori tra malati cronici di diabete mellito - Tasso standardizzato per età (x100) - Totale
Fonte: RT Prestazioni farmaceutiche, (SPF), RT Farmaci erogati direttamente (FED), RT Anagrafe assistibili Toscana, ARS Banca dati Malattie croniche (MaCro)
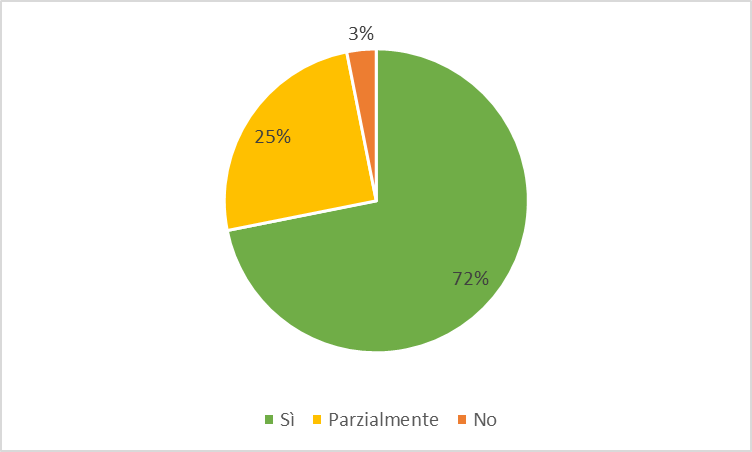
Tra i diabetici ultra16enni, il tasso di utilizzo di questi farmaci è più alto nelle fasce d’età tra i 45 e gli 84 anni, è più basso tra chi ha meno di 45 anni e più di 84 ed è sempre notevolmente più alto tra gli uominiche tra le donne (figura 3).
Figura 3. Terapia con SGLT2-inibitori tra malati cronici con diabete mellito - Tasso grezzo (x100) - Anno 2024 - Totale
Fonte: RT Prestazioni farmaceutiche, (SPF), RT Farmaci erogati direttamente (FED), RT Anagrafe assistibili Toscana, ARS Banca dati Malattie croniche (MaCro)
Tra i diabetici ultra16enni, il tasso di utilizzo di questi farmaci varia notevolmente a seconda della Zona-distretto di residenza degli assistiti, come mostrato in figura 4.
Figura 4. Terapia con SGLT2-inibitori tra malati cronici di diabete mellito - Tasso standardizzato per età (x100) - Totale
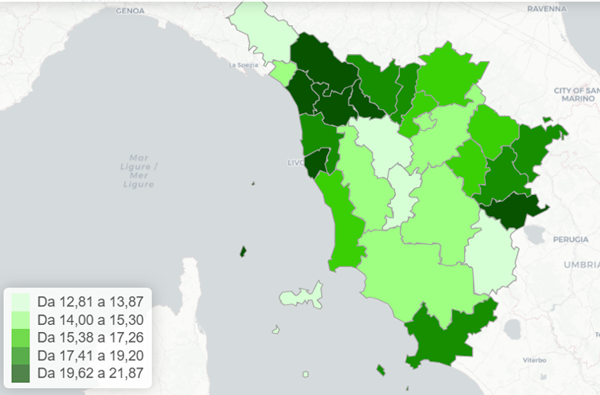
Fonte: RT Prestazioni farmaceutiche, (SPF), RT Farmaci erogati direttamente (FED), RT Anagrafe assistibili Toscana, ARS Banca dati Malattie croniche (MaCro)
torna su
Nell'insufficienza cardiaca
Secondo i dati MaCro, al 1.1.2024 risultavano residenti in Toscana circa 81mila assistiti ultra16enni con scompenso cardiaco, pari a 22 casi ogni 1.000 residenti ultra16enni. Il tasso di prevalenza per sesso ed età è presentato nella figura 5.
Figura 5. Malati cronici di insufficienza cardiaca - Tasso grezzo (x100) - Anno 2024 - Totale
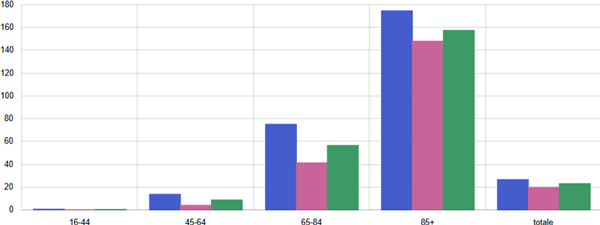
Fonte: RT Anagrafe assistibili Toscana, ARS Banca dati Malattie croniche (MaCro)
Nei pazienti con scompenso cardiaco, il tasso di utilizzo degli SGLT2-i è andato via via aumentando dal 2017 fino a 19 scompensati su 100 trattati con questi farmaci, senza evidenti differenze tra le tre AUSL (figura 6).
Figura 6. Terapia con SGLT2-inibitori tra malati cronici di insufficienza cardiaca - Tasso standardizzato per età (x100) - Totale
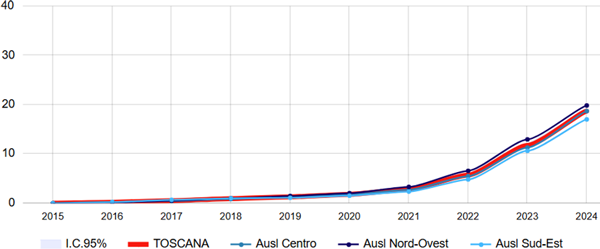
Fonte: RT Prestazioni farmaceutiche, (SPF), RT Farmaci erogati direttamente (FED), RT Anagrafe assistibili Toscana, ARS Banca dati Malattie croniche (MaCro)
Tra gli scompensati ultra16enni, il tasso di utilizzo di questi farmaci è più alto nelle fasce d’età tra i 45 e gli 84 anni, è più basso tra chi ha meno di 45 anni e soprattutto più di 84 anni ed è sempre notevolmente più alto tra gli uomini che tra le donne (figura 7).
Figura 7. Terapia con SGLT2-inibitori tra malati cronici di insufficienza cardiaca - Tasso grezzo (x100) - Anno 2024 - Totale
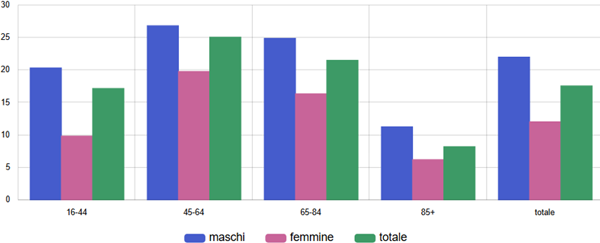
Fonte: RT Prestazioni farmaceutiche, (SPF), RT Farmaci erogati direttamente (FED), RT Anagrafe assistibili Toscana, ARS Banca dati Malattie croniche (MaCro)
Tra gli scompensati ultra16enni, il tasso di utilizzo di questi farmaci varia notevolmente a seconda della Zona-distretto di residenza degli assistiti, con similitudini rispetto agli assistiti con diabete (figura 8).
Figura 8. Terapia con SGLT2-inibitori tra malati cronici di insufficienza cardiaca - Tasso standardizzato per età (x100) - Anno 2024 - Totale
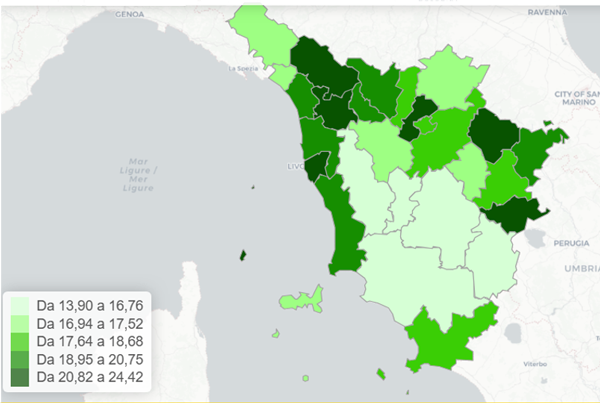
Fonte: RT Prestazioni farmaceutiche, (SPF), RT Farmaci erogati direttamente (FED), RT Anagrafe assistibili Toscana, ARS Banca dati Malattie croniche (MaCro)
torna su
Nell'insufficienza renale
Secondo i dati MaCro, al 1.1.2024 risultavano residenti in Toscana circa 42mila assistiti ultra16enni con insufficienza renale cronica (CKD; definita come evidenza di tasso di filtrazione glomerulare (GFR) > 45 ml/min non in dialisi), pari a 11 casi ogni 1.000 residenti ultra16enni. Il tasso di prevalenza per sesso ed età è presentato nella figura 9.
Figura 9. Terapia con SGLT2-inibitori tra malati cronici di insufficienza cardiaca - Tasso standardizzato per età (x100) - Anno 2024 - Totale
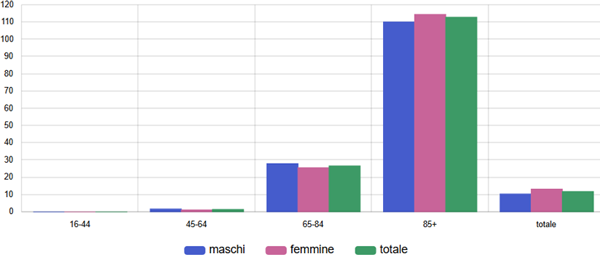
Fonte: RT Anagrafe assistibili Toscana, ARS Banca dati Malattie croniche (MaCro)
Nei pazienti con CKD, il tasso di utilizzo degli SGLT2-inibitori è andato via via aumentando dal 2020 (anno in cui inizia la disponibilità di questo dato) fino a 12 pazienti con CKD su 100 trattati con questi farmaci, con tassi di utilizzo più alti in AUSL Nord-ovest e più bassi in AUSL Sud-est (figura 10).
Figura 10. Terapia con SGLT2-inibitori tra malati cronici di insufficienza renale - Tasso standardizzato per età (x100) - Totale
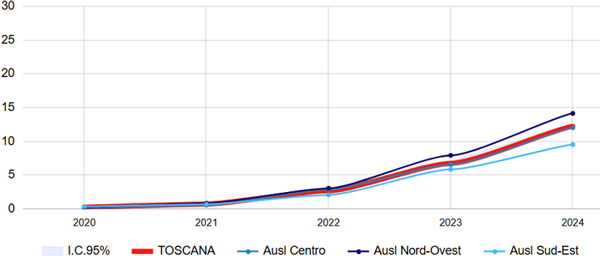
Fonte: RT Prestazioni farmaceutiche, (SPF), RT Farmaci erogati direttamente (FED), RT Anagrafe assistibili Toscana, ARS Banca dati Malattie croniche (MaCro)
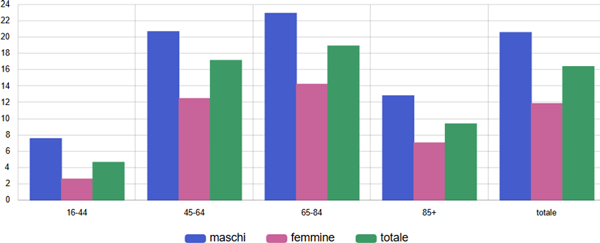
Tra gli assistiti ultra16enni con CKD, il tasso di utilizzo di questi farmaci è più alta nelle fasce d’età tra i 45 e gli 84 anni, è più basso tra chi ha meno di 45 anni e soprattutto più di 84 anni ed è sempre notevolmente più alto tra gli uomini che tra le donne (figura 11).
Figura 11. Terapia con SGLT2-inibitori tra malati cronici di insufficienza renale - Tasso grezzo (x100) - Anno 2024 - Totale
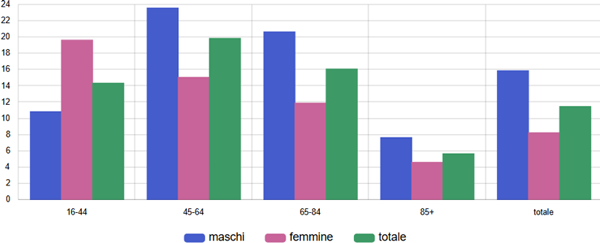
Fonte: RT Prestazioni farmaceutiche, (SPF), RT Farmaci erogati direttamente (FED), RT Anagrafe assistibili Toscana, ARS Banca dati Malattie croniche (MaCro)
Tra gli ultra16enni con CKD, il tasso di utilizzo di questi farmaci varia notevolmente a seconda della Zona-distretto di residenza degli assistiti, con similitudini rispetto agli assistiti con diabete (figura 12).
Figura 12. Terapia con SGLT2-inibitori tra malati cronici di insufficienza renale - Tasso standardizzato per età (x100) - Anno 2024 - Totale
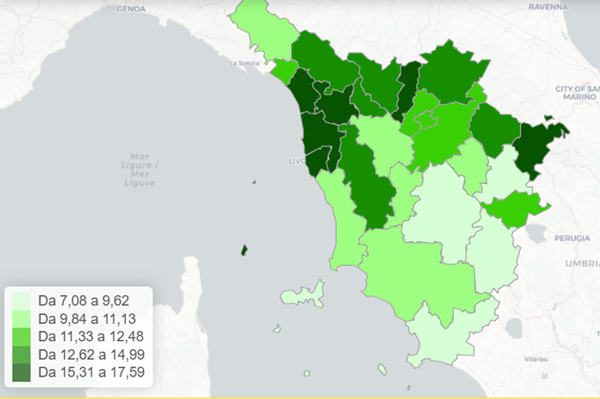
Fonte: RT Prestazioni farmaceutiche, (SPF), RT Farmaci erogati direttamente (FED), RT Anagrafe assistibili Toscana, ARS Banca dati Malattie croniche (MaCro)
torna su
Nella multimorbosità cardio-nefro-metabolica
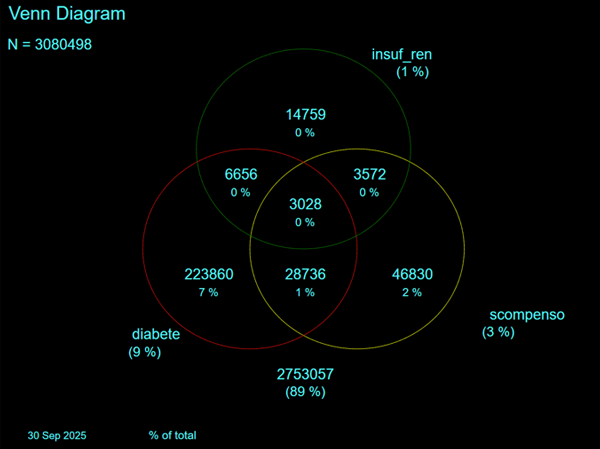
Nonostante la maggior parte degli assistiti affetti diabete e/o da scompenso cardiaco e/o da CKD siano affetti da una sola di queste condizioni, la comorbosità è frequente: circa un terzo degli assistiti sia con scompenso cardiaco che con insufficienza renale cronica sono affetti anche da diabete e su 100 pazienti con diabete, circa 10, 3 ed uno sono anche affetti rispettivamente da scompenso cardiaco, CKD o entrambe queste due condizioni (figura 13).
Figura 13. Malati cronici affetti da comorbosità (diabete e/o scompenso cardiaco e/o CKD) - Venn Diagram
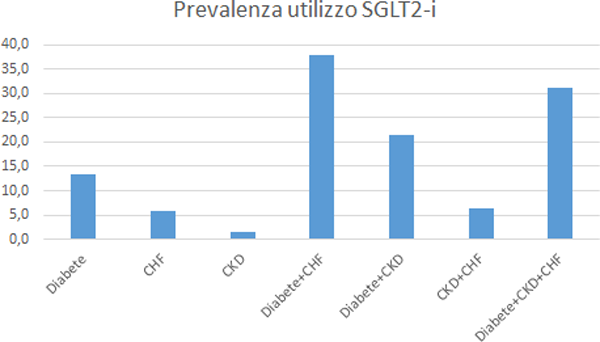
Come atteso, la prevalenza d’utilizzo degli SGLT2-inibitori è particolarmente elevata tra i diabetici affetti anche da scompenso cardiaco (gli SGLT2-inibitori sono farmaci di prima linea in questa categoria di pazienti) ed anche, pur se in minor misura, tra i diabetici affetti anche da CKD. È invece bassa negli assistiti affetti solo da scompenso cardiaco cronico e/o da CKD (figura 14).
Figura 14. Prevalenza di utilizzo degli SGLT2-inibitori
La prevalenza d’utilizzo negli assistiti con diabete e insufficienza cardiaca (indipendentemente da CKD) è andata via via aumentando dal 2015 arrivando al 43,3% nel 2024, senza evidenti differenze tra le tre AUSL (figura 15). La percentuale di diabetici affetti anche da insufficienza cardiaca cronica esposti a questa terapia sale al 52% se consideriamo solo i diabetici con almeno una visita diabetologica durante l’anno di osservazione.
Figura 15. Terapia con SGLT2-inibitori tra malati cronici di diabete mellito e scompenso cardiaco - Tasso standardizzato per età (x100) - Totale
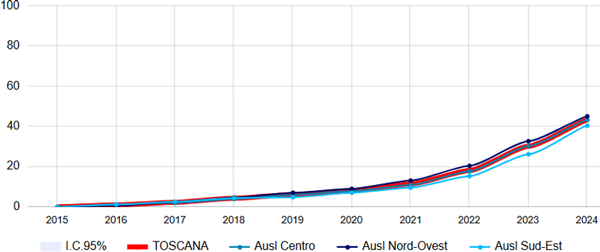
Fonte: RT Prestazioni farmaceutiche, (SPF), RT Farmaci erogati direttamente (FED), RT Anagrafe assistibili Toscana, ARS Banca dati Malattie croniche (MaCro)
La prevalenza d’utilizzo negli assistiti con diabete e insufficienza cardiaca diminuisce con l’aumentare dell’età ed è sempre significativamente più elevata negli uominiche nelle donne (figura 16).
Figura 16. Terapia con SGLT2-inibitori tra malati cronici di diabete mellito e scompenso cardiaco - Tasso grezzo (x100) - Anno 2024 - Totale
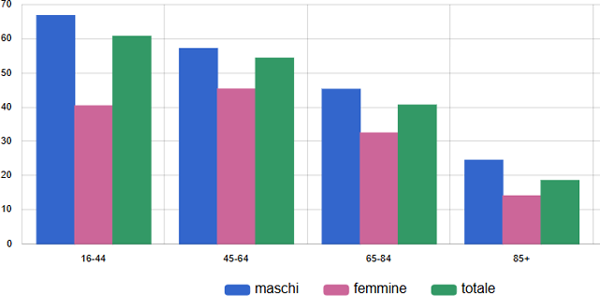
Fonte: RT Prestazioni farmaceutiche, (SPF), RT Farmaci erogati direttamente (FED), RT Anagrafe assistibili Toscana, ARS Banca dati Malattie croniche (MaCro)
La prevalenza d’utilizzo negli assistiti con diabete e insufficienza cardiaca (indipendentemente da CKD) varia notevolmente al variare della Zona-distretto di residenza degli assistiti, essendo più elevata in alcune Zone-distretto della AUSL Nord-ovest e della AUSL Sud-est (figura 17).
Figura 17. Terapia con SGLT2-inibitori tra malati cronici di diabete mellito e scompenso cardiaco - Tasso standardizzato per età (x100) - Anno 2024 - Totale
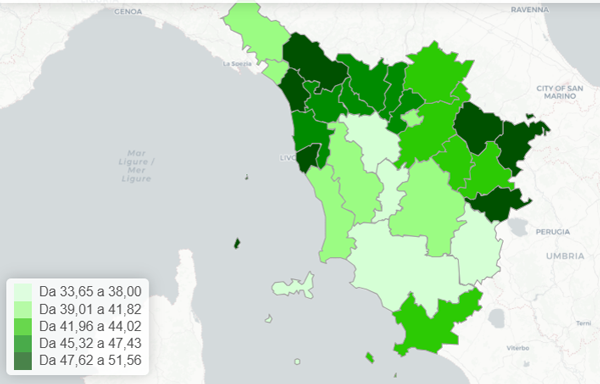
Fonte: RT Prestazioni farmaceutiche, (SPF), RT Farmaci erogati direttamente (FED), RT Anagrafe assistibili Toscana, ARS Banca dati Malattie croniche (MaCro)
torna su
Insufficienza (e iniquità) prescrittiva degli SGLT2-inibitori
Gli SGLT2-i sono farmaci di prima linea nel trattamento del diabete, dello scompenso cardiaco e dell’insufficienza renale cronica. In Toscana il loro utilizzo è andato via via crescendo soprattutto tra i diabetici affetti anche da scompenso cardiaco cronico, soprattutto se in carico ai servizi di diabetologia e, ma in minor misura, da CKD. Risultano invece poco utilizzati tra gli assistiti affetti solo da scompenso cardiaco e/o CKD, suggerendo che la loro prescrizione è soprattutto a carico dei diabetologi. Risultano più utilizzati tra gli uomini che tra le donne, ponendo questioni di salute di genere, e mostrano tassi di utilizzo variabili a seconda della Zona-distretto di residenza, ponendo questioni di equità di accesso a questa terapia.
torna su
A cura di:
- Paolo Francesconi, dirigente settore Sanitario, osservatorio di Epidemiologia, ARS Toscana
- Alberto Rosati, direttore SOC Nefrologia, Firenze ed Empoli, AUSL Toscana Centro
- Cristiana Baggiore, direttore area Diabetologia e malattie endocrine, Firenze, AUSL Toscana Centro
- Massimo Milli, direttore SOC Cardiologia, Firenze, AUSL Toscana Centro